17 Contrôle de la procréation
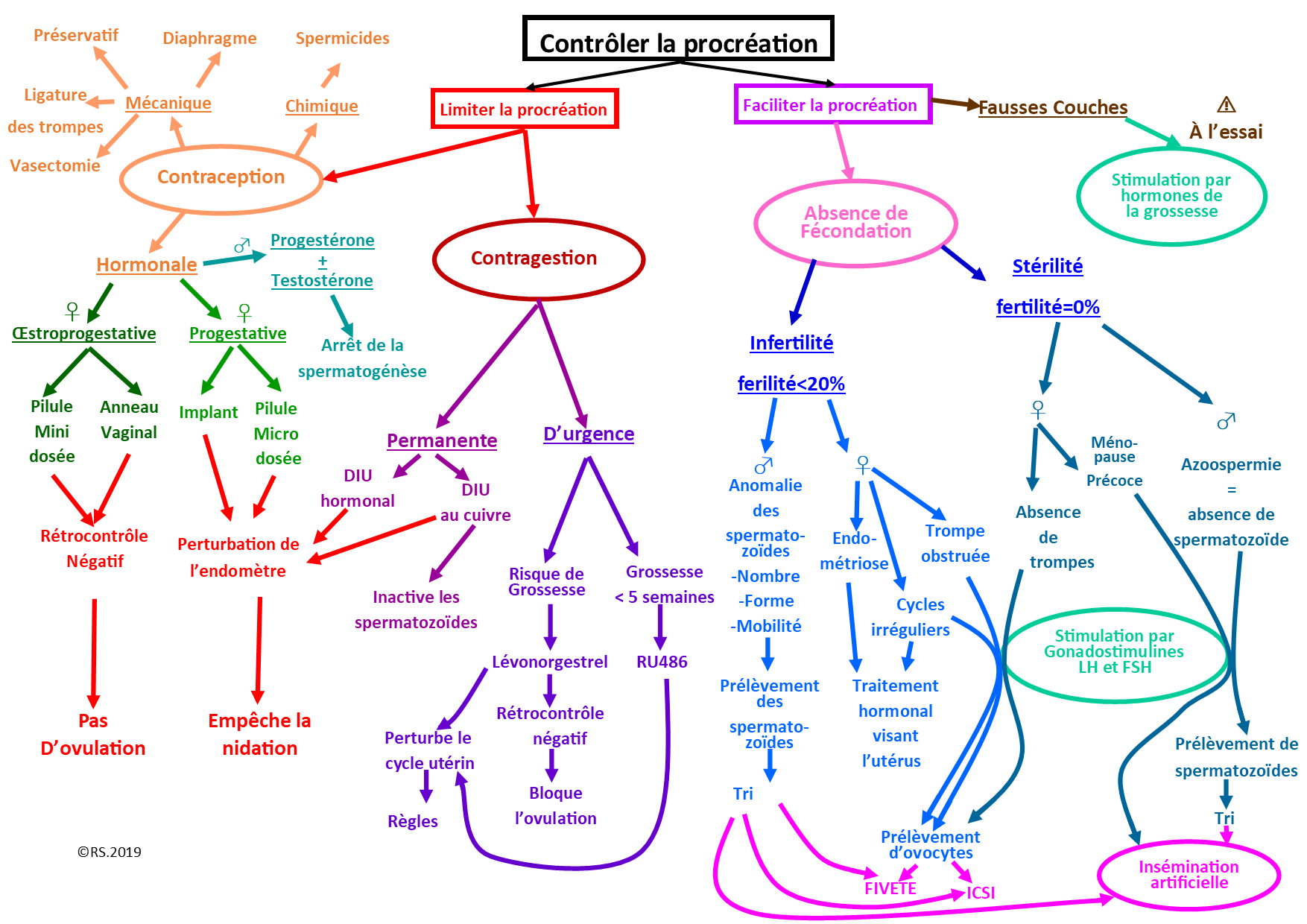
I La contraception
On appelle "contraception", l’ensemble des méthodes qui visent à empêcher la conception d’un enfant. Ce mot vient du latin « contra » qui veut dire « contre » et « conceptio » qui signifie « formation d’un nouvel individu ».
Il existe plusieurs méthodes de contraception qui peuvent empêcher l’une des étapes de la fécondation afin d’éviter une grossesse. On les classe selon leur nature : mécanique, hormonale et chimique.
1. La contraception mécanique
Appelée aussi “méthode barrière”, elle a pour but de faire obstacle au passage des spermatozoïdes. Il existe des méthodes mécaniques provisoires et des méthodes définitives.
a) Le préservatif
Si le principe du préservatif masculin existe depuis plus de 2000 ans, le premier préservatif en caoutchouc fut inventé en 1839 par Charles Goodyear puis commercialisé en 1870. Sa forme actuelle en latex n’existe sur le marché que depuis 1932. Son principe est simple : disposé sur le pénis en érection, il permet, lors de l’éjaculation, de retenir le sperme dans un petit réservoir situé à son extrémité. Pour assurer son efficacité, à la fin du rapport, il faut que l’homme le maintienne à la base du pénis quand il se retire de sa (son) partenaire pour l’empêcher de glisser. Après l’avoir retiré, il fait un nœud et le jette. Il n’est pas réutilisable.
Préservatif masculin :
Source : par TheAndrasBarta, via Pixabay, Pixabay Licence, https://pixabay.com/fr/photos/pr%C3%A9servatif-v%C3%A9g%C3%A9talien-le-sexe-2435705/
Le préservatif féminin, fut inventé en 1908 mais sans succès. Il renaît et est commercialisé en 1992 aux États Unis sous le nom de « Fémidom ». Il est vente depuis les années 2000 en Europe. Si le préservatif masculin ne peut être installé que sur un pénis en érection, le préservatif féminin peut être installé par la femme quelques heures avant le rapport. Comme pour le préservatif masculin, il va empêcher les spermatozoïdes de passer dans l’utérus et n’est pas réutilisable. Il ne faut pas utiliser un préservatif masculin et un préservatif féminin en même temps. Un seul suffit. De toutes les méthodes de contraception, ce sont les seules qui protègent des infections sexuellement transmissibles.
Préservatif féminin
Source : Préservatif féminin.jpg par Ceridwen via Wikimédia commons, CC-BY-SA-2.0-FR https://commons.wikimedia.org/wiki/File:Pr%C3%A9servatif_f%C3%A9minin.jpg
Préservatif féminin posé :
Source : Contraception préservatif féminin.jpg par Dake via Wikimédia commons CC-BY-SA-2.5, https://commons.wikimedia.org/wiki/File:Contraception_pr%C3%A9servatif_f%C3%A9minin.jpg
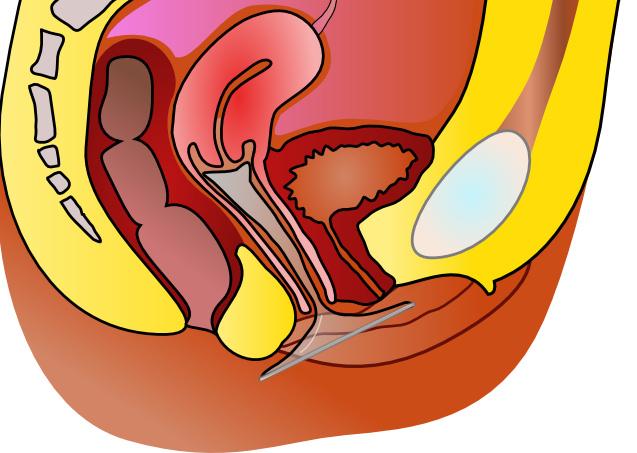
b) Le diaphragme
En latex ou en silicone, le diaphragme, comme la cape cervicale, se glisse au fond du vagin pour obstruer l’entrée du col de l’utérus. C’est donc une méthode barrière. Il peut être posé au moment du rapport sexuel ou jusqu’à 2 heures avant. Il doit rester en place pendant au moins 8 h après le rapport sexuel sans dépasser les 24h. Il est lavable et réutilisable. Il s’utilise en général avec un spermicide. Il a été inventé et commercialisé en 1882.
Diaphragme :
Diaphragme-contraceptif-caya (2).jpg par MediDavea, via Wikimédia Commons, CC-BY-SA-4.0, https://commons.wikimedia.org/wiki/File:Diaphragme-contraceptif-caya_(2).jpg?uselang=fr
Diaphragme posé:
Coupe de l’appareil reproducteur féminin avec diaphragme : Contraception diaphragme.jpg par Dake via wikimédia commons, CC-BY-SA-2.5, https://commons.wikimedia.org/wiki/File:Contraception_diaphragme.jpg
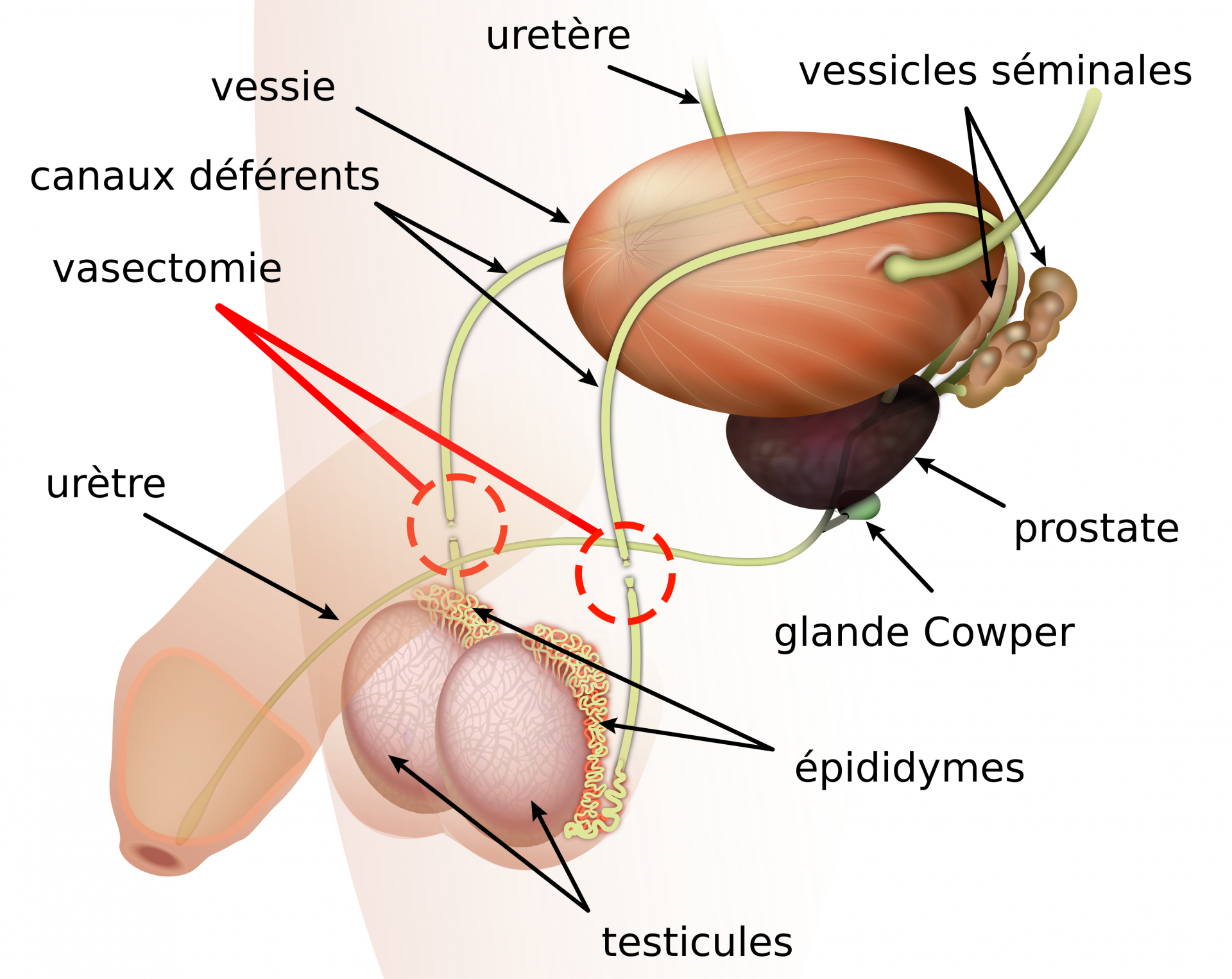
c) La contraception définitive
Il est possible d’empêcher de manière définitive la circulation des cellules reproductrices.
Chez la femme, le chirurgien va procéder à une ligature des trompes : en nouant un fil chirurgical autour de chaque trompe, il va fermer le passage aux spermatozoïdes remontant dans les trompes en direction de l’ovule.
Chez l’homme, une section des canaux déférents va empêcher la circulation des spermatozoïdes jusqu’aux vésicules séminales. L’homme continuera à produire du sperme mais celui-ci ne sera constitué que de liquide séminal (sans spermatozoïdes). On parle de vasectomie.
Vasectomie :
File:Vasectomie fr.svg parVasectomy diagram-en.svg: KDS444, derivative work (translation): KDS4444, CC-BY-SA-3.0 via Wikimédia commons,
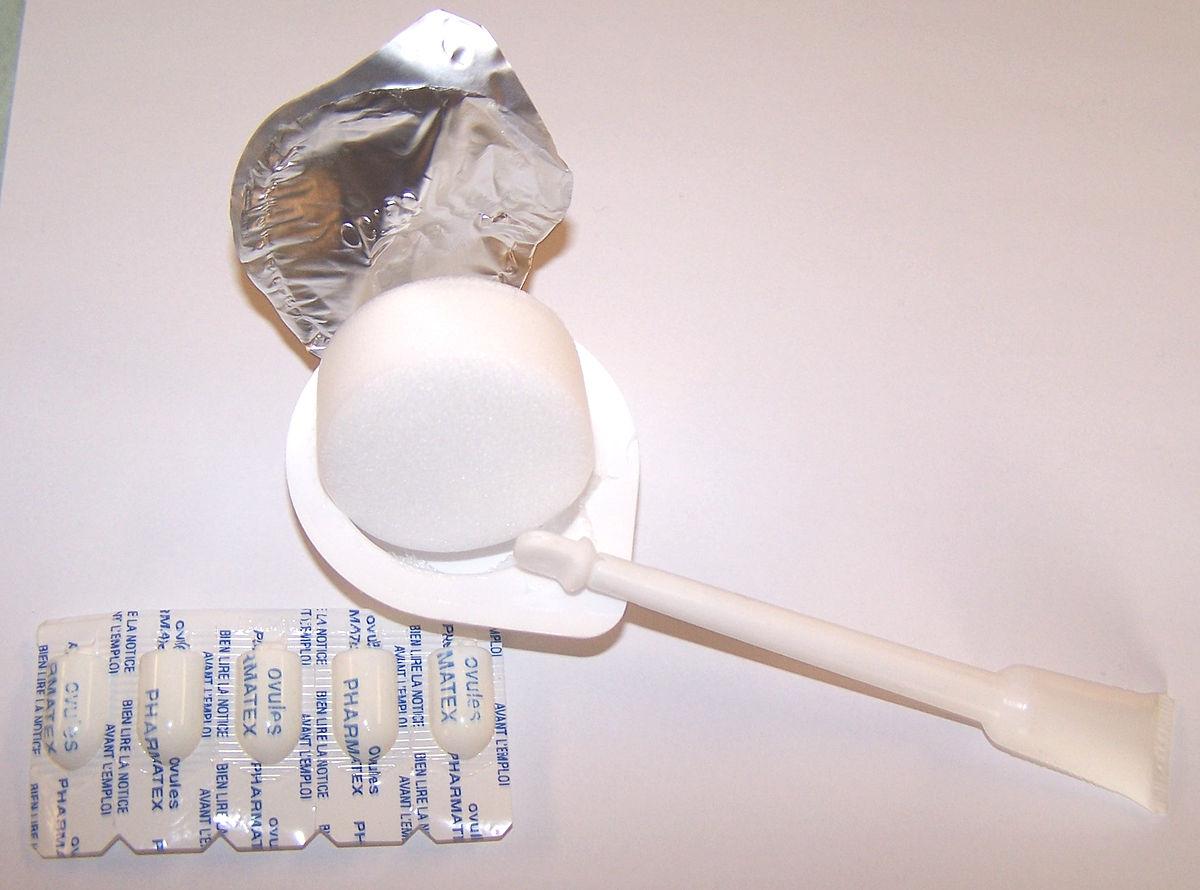
2. La contraception chimique
Les spermicides comme leur nom l’indique, sont des substances qui tuent (-icide) les spermatozoïdes (sperm). Ils se présentent sous forme de gel, d’éponges imprégnées ou « d’ovules » (terme de pharmacie désignant une sorte de suppositoire à insérer dans le vagin). Sous l’effet de la chaleur, les spermicides se liquéfient et se répandent dans le vagin. Ils sont souvent utilisés en complément d’une méthode barrière comme le préservatif, le diaphragme ou la cape cervicale. Si leur invention est anglaise en 1885, leur première mise en vente date de 1906.
Spermicides :
Spermicides.jpg auteur non précisé, CC-BY-SA-2.0-FR, via Wikimédia Commons, https://commons.wikimedia.org/wiki/File:Spermicides.jpg?uselang=fr
3. La contraception hormonale
Le fonctionnement du système reproducteur est régulé par un système hormonal. Il suffit alors de perturber ce système pour perturber la production des cellules reproductrices. Pour cela, les médecins utilisent des molécules de synthèse ressemblant fortement aux molécules naturelles pour leurrer le complexe hypothalamo-hypophysaire (CHH). Ces molécules n’étant pas endogènes (fabriquées par l’organisme), on les dit « exogènes » (fabriquées à l’extérieur).
a) La pilule féminine
La pilule oestroprogestative a été mise au point en 1951 par le Docteur Gregory Pincus aux États-Unis. Elle ne sera autorisée en France qu’à partir de 1967. Elle contient une association de deux hormones ovariennes féminines de synthèse : œstrogène et progestérone. L’arrêt de la prise au bout de 21 jours permet la survenue des règles. Après 7 jours d’arrêt, la femme entame une nouvelle plaquette. La prise doit être régulière, sans oubli, sinon la protection est inefficace. Pour cette pilule, les hormones de synthèse agissent comme les hormones ovariennes en exerçant un rétrocontrôle négatif permanant sur le CHH, il y a alors inhibition de la production de LH et FSH, ce qui empêche toute ovulation.
Pilule oestroprogestative :
Source : https://pxhere.com/fr/photo/871664, domaine public
La pilule progestative ou pilule microdosée ne contient que de la progestérone. Elle modifie l’endomètre empêchant toute nidation de l’œuf. Selon les dosages elle peut exercer un rétrocontrôle négatif et bloquer l’ovulation. En effet le CHH, percevant la présence de progestérone en permanence, réagit comme si la femme était en fin de cycle et diminue ainsi la production de LH et de FSH.
b) L’anneau vaginal
L’anneau vaginal est un anneau flexible en plastique qui contient une association d’œstrogènes et de progestérone. Il a donc la même action que la pilule. La femme l’introduit au fond du vagin et grâce à la chaleur du corps, les hormones se diffusent à travers la paroi vaginale pour passer dans le sang. Il se garde trois semaines et quand on enlève l’anneau, comme pour la pilule, les règles apparaissent. Après 7 jours d’arrêt, la femme en remet un autre. Il a été mis sur le marché en 2004 en France.
Anneau vaginal :
NuvaRing in hand.jpg par Sakky via Wikimédia commons, domaine public, https://commons.wikimedia.org/wiki/File:NuvaRing_in_hand.jpg
c) Les implants hormonaux féminins
Les implants sont de fins bâtonnets d’environ 4 cm chargés en une seule hormone : la progestérone, bloquant ainsi l’ovulation pour une durée de trois ans. Le premier implant contraceptif a été mis en vente en 2001 en France.
Implant contraceptif :
Implanon 04.jpg pat Vera de Kok via wikimédia commons, CC-BY-SA-4.0, https://commons.wikimedia.org/wiki/File:Implanon_04.jpg
d) Les injections d’hormones féminines
Elles ont également pour but de bloquer l’ovulation. Une injection intramusculaire se pratique entre le premier et le cinquième jour des règles. Elle est efficace pendant 8 à 12 semaines. Elle est peu pratiquée en France mais existe depuis 2004.
Toutes ces méthodes concernent les femmes. Or l’appareil reproducteur masculin est lui aussi régi par des hormones.
e) La contraception hormonale masculine
Aujourd’hui la recherche concentre son attention sur une pilule contraceptive masculine efficace. En effet les premiers essais ont lieu dans les années 80 mais ils ont vite été abandonnés car cette pilule provoquait de nombreux effets secondaires tels qu’une diminution de la libido et une inflammation du foie. De plus éliminée par le corps trop rapidement, elle nécessitait deux prises quotidiennes. Aujourd’hui, un contraceptif, combinant l’action d’une hormone androgène (mâle) comme la testostérone et d’un progestatif, est en cours de test et sera probablement mis sur le marché dans quelques années. Sa prise quotidienne exerce un rétrocontrôle négatif sur le CHH et induit donc une diminution marquée du niveau de testostérone et de deux autres hormones nécessaires à la spermatogenèse.
II La contragestion.
Ce terme provient du latin. On retrouve « contra » pour « contre » et « gestion » pour « gestation ». C’est donc l’ensemble des méthodes qui visent à empêcher l’installation et le maintien d’une grossesse. On distingue la contragestion d’urgence et la contragestion permanente.
1. La contragestion d’urgence
? a) La « pilule du lendemain »
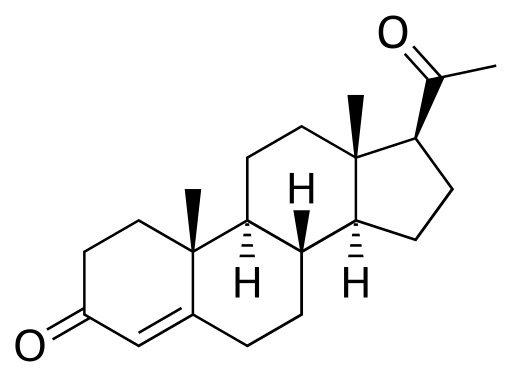
Il arrive parfois qu’un rapport sexuel présente un risque de grossesse lorsque, par exemple, le préservatif glisse ou se déchire, ou qu’il y a eu un oubli de pilule. Dans ces cas-là il existe une contraception dite « d’urgence ». Comme son nom l’indique elle doit être prise rapidement : maximum dans les 72h après le rapport sexuel non ou mal protégé. Elle contient une molécule appelée lévonorgestrel qui est une molécule ayant une structure similaire à celle de la progestérone. Elle exerce donc un rétrocontrôle négatif sur le CHH empêchant ainsi le pic de LH et donc toute ovulation si la prise a lieu dans la phase folliculaire du cycle. La forte concentration en lévonorgestrel dans l'endomètre entraîne une régulation négative des récepteurs aux oestrogènes et à la progestérone . L'endomètre devient relativement insensible à l'oestradiol circulant et un puissant effet antiprolifératif est observé : les règles se déclenchent.
Elle est délivrée gratuitement pour les mineurs dans les infirmeries scolaires, les pharmacies et les centres de planning familial, sur simple déclaration d’âge et sans justificatif. Il n’est pas nécessaire de consulter un médecin (même si c’est recommandé), d’avoir une ordonnance ou de faire un examen gynécologique. Pour les femmes majeures, elle peut être délivrée sur ordonnance ou s’acheter au prix moyen de 7 euros. Elle nécessite la vérification de l’absence de grossesse par un test de grossesse à réaliser trois semaines après la prise. Elle a été mise en vente en 1999 et délivrée gratuitement et anonymement aux mineures à partir de 2002.
Structures moléculaires de la progestérone et du lévonorgestrel
Progestérone :
Sources : Molécule de progestérone : Progesterone.svg par Rhododendronbusch via wikimédia commons, domaine public, https://en.wikipedia.org/wiki/File:Progesterone.svg
Molécule de lévonorgestrel : Ethinylestradiol-2D-skeletal.svg par Gauravjuvekar ( parler ), via wikimédia commons, domaine public, https://commons.wikimedia.org/wiki/File:Ethinylestradiol-2D-skeletal.svg
b) L’IVG ou Interruption Volontaire de Grossesse médicamenteuse.
Si une grossesse non désirée est déjà installée et qu’elle a moins de 5 semaines, il est possible de pratiquer une interruption volontaire de grossesse médicamenteuse. Au-delà de 5 semaines et jusqu’à 12 semaines de grossesse, l’interruption volontaire de grossesse est chirurgicale.
L’hormone féminine responsable du maintien de la grossesse est la progestérone.
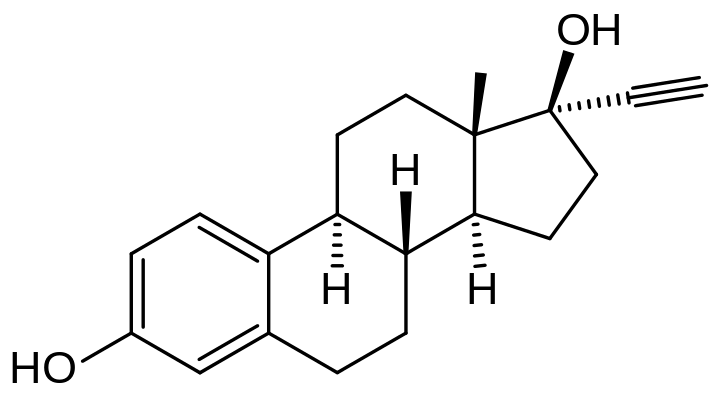
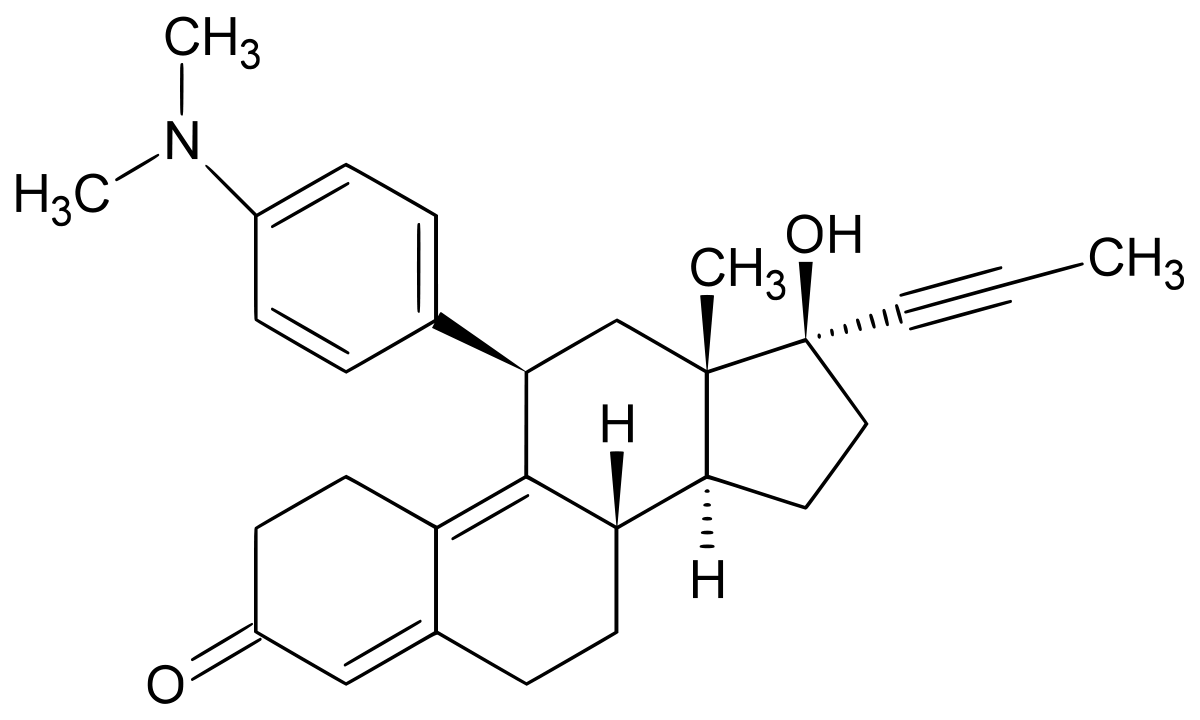
Elle agit sur les cellules de l’utérus en se fixant sur des récepteurs qui lui sont spécifiques. Cette spécificité est due à la reconnaissance par le récepteur, du noyau stérol présent dans la structure de cette hormone. Le RU-486 est une molécule antagoniste (qui a une action opposée) de la progestérone car elle possède elle aussi un noyau stérol.
En se fixant sur les récepteurs de la progestérone sans déclencher de réponse, le RU 486 s’oppose à la fixation de cette dernière sur les cellules cible de la muqueuse utérine empêchant ainsi son action. Celle-ci ne pourra donc pas accueillir l’embryon, empêchant ainsi le début de grossesse et déclenchant les règles. Si la prise a lieu peu de temps après la nidation (jusqu’à 5 semaines de grossesse, le RU 486 provoque le décollement de la muqueuse utérine et donc élimination de l’embryon récemment fixé.
Structures moléculaires de la progestérone et du RU-846
Progestérone :
RU-486 :
Sources : Molécule de progestérone : Progesterone.svg par Rhododendronbusch via wikimédia commons, domaine public, https://en.wikipedia.org/wiki/File:Progesterone.svg
Molécule RU-486 : Mifepristone.svg par Lukáš Mižoch, own work, via wikimédia commons, domaine public, https://commons.wikimedia.org/wiki/File:Mifepristone.svg
2. La contragestion permanente
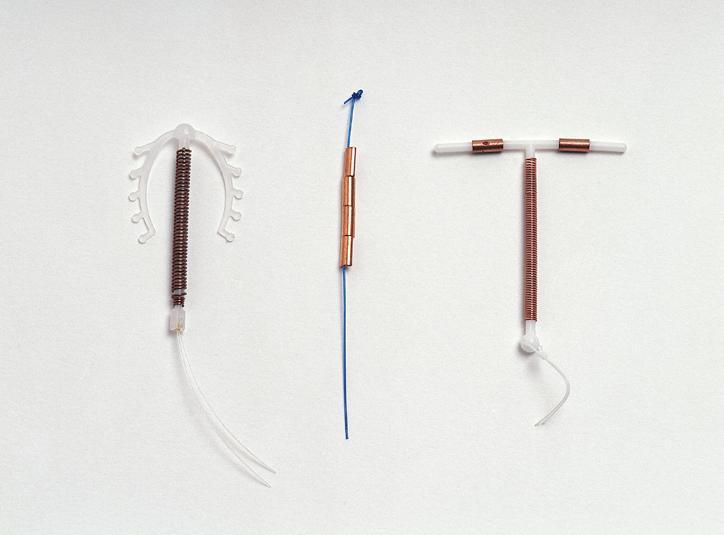
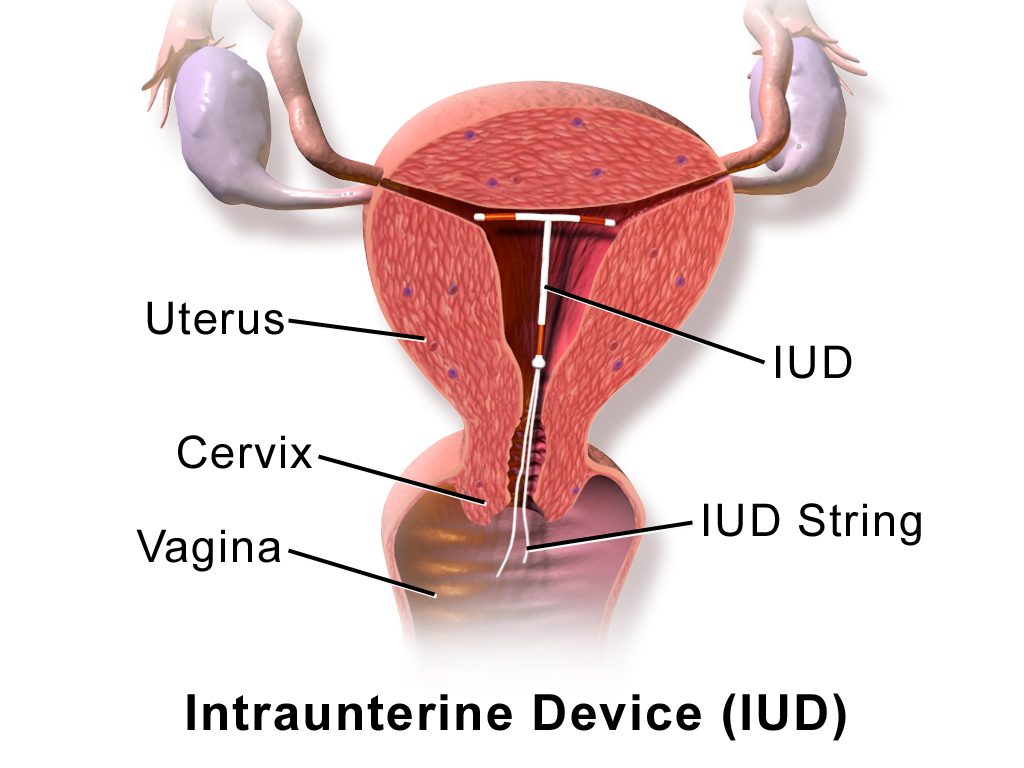
Le stérilet ou Dispositif Intra Utérin (DIU) existe sous deux formes : au cuivre et hormonal.
Posé par un gynécologue (médecin spécialiste de l’appareil reproducteur féminin), le premier dispositif (en forme de T) possède un fil de cuivre enroulé autour de la tige centrale en plastique. La libération des ions cuivre provoque une réaction de la muqueuse utérine : celle-ci est légèrement inflammée et la nidation ne peut se faire. Le cuivre diminue également la mobilité des spermatozoïdes. Le stérilet est conseillé chez les femmes ayant déjà eu des enfants et qui cherchent une protection à long terme. Le premier stérilet en métal a été inventé en 1928 par Ernst Grafenberg. Les formes les plus anciennes connues datent de l’antiquité. Sa forme actuelle en plastique a été mise au point au Japon en 1962.
Le stérilet hormonal libère localement de la progestérone modifiant la paroi utérine empêchant la nidation. Le dispositif en lui-même exerce des frottements sur la muqueuse provoquant ainsi une inflammation.
Que le DIU soit hormonal ou au cuivre, dans les deux cas la fécondation a lieu mais l’embryon ne peut s’implanter.
Dispositifs intra-utérins au cuivre :
Source : Multiload-Gynefix-Paragard.jpg par LeiaWonder, via wikimédia commons, CC-BY-SA-4.0, https://commons.wikimedia.org/wiki/File:Multiload-Gynefix-Paragard.jpg
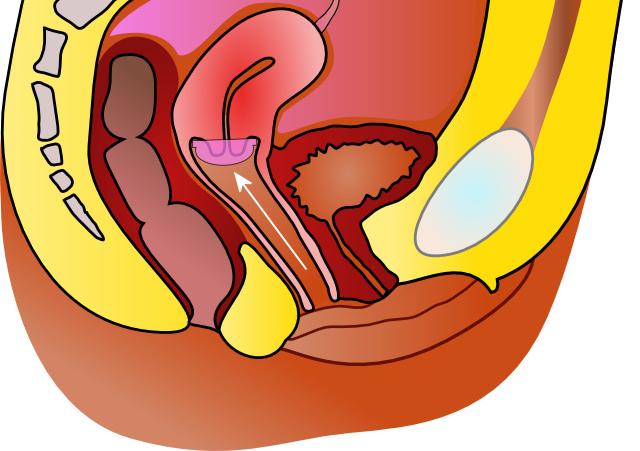
DIU en place :
Source : Blausen 0585 IUD.png par BruceBlaus . , via wikimédai commons, CC-BY-3.0, https://commons.wikimedia.org/wiki/File:Blausen_0585_IUD.png
III L’Aide Médicale à la Procréation (AMP)
La fertilité est une probabilité de tomber enceinte à chaque cycle. Chez l’espèce humaine, la fertilité est de 25 % par cycle et présente un délai moyen de six mois nécessaires pour concevoir un enfant. Après un an d’attente, la probabilité d’obtenir une grossesse la deuxième année est de 50 %. Passé ce délai de deux ans, si le couple ne parvient toujours pas procréer, un diagnostic d’infertilité voir de stérilité peut être posé. La stérilité est l’incapacité pour un être vivant de se reproduire, elle correspond donc à une fertilité égale à 0%.
L’infertilité d’un couple se définit comme la probabilité de tomber enceinte inférieure à la moyenne, ce qui a pour conséquence d’augmenter la durée du délai pour concevoir au-delà de deux ans d’attente. L’infertilité se traduit donc par une baisse de probabilité de tomber enceinte, cette dernière allant de 1 à 20 % par cycle selon la cause et la sévérité des troubles observés. À ce moment-là le délais pour obtenir un enfant dépasse les deux ans et peut atteindre plusieurs années. Voilà pourquoi en AMP, la prise en charge de l’infertilité d’un couple ne peut se faire qu’après deux ans de rapports sexuels réguliers en l’absence de contraceptif.
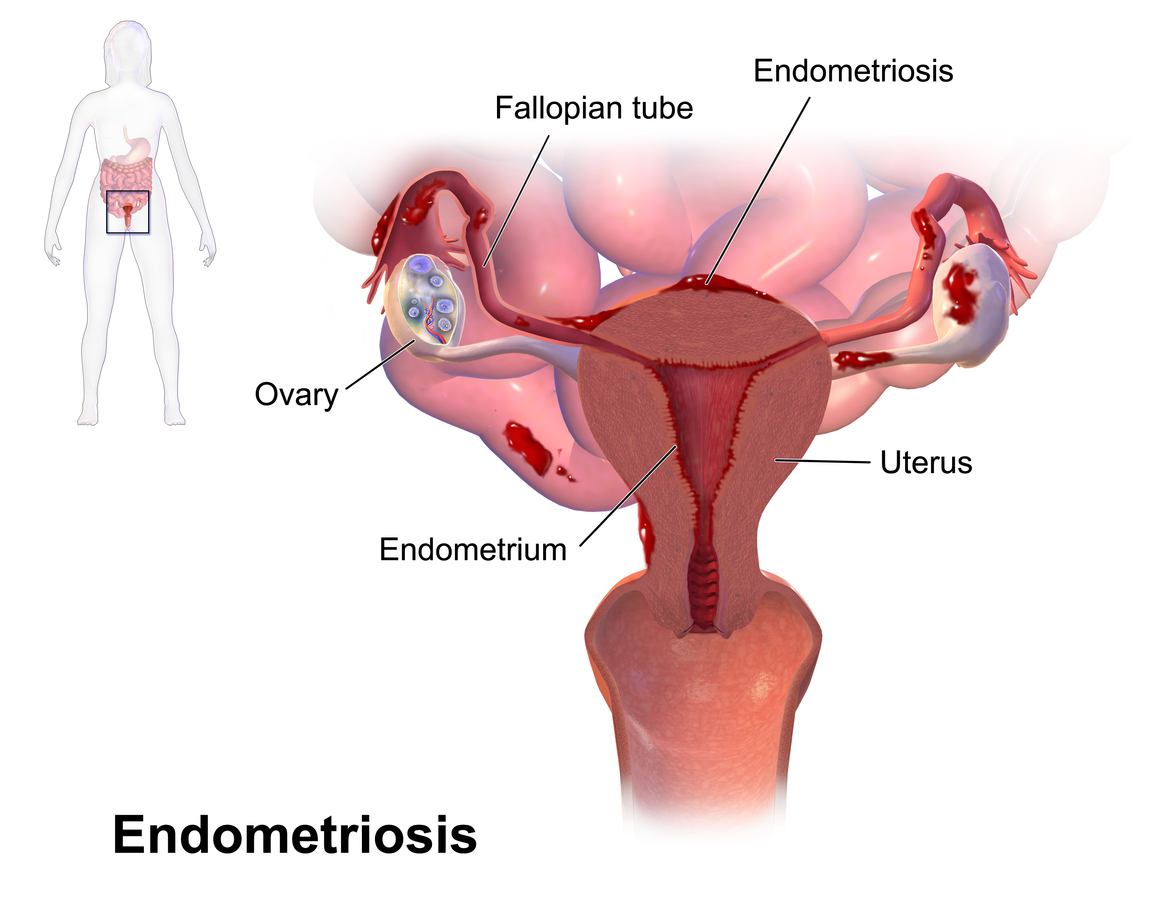
Les causes de l’infertilité peuvent être, chez la femme, des cycles irréguliers, une atteinte des trompes ou encore une endométriose.
Endométriose :
Source : Blausen 0349 Endometriosis.png, par BruceBlaus. via wikimédia commons, CC-BY-3.0, https://commons.wikimedia.org/wiki/File:Blausen_0349_Endometriosis.png?uselang=fr
Chez l’homme on peut observer des anomalies au niveau de la mobilité des spermatozoïdes, de leur nombre ou de leur forme.
Anomalies du spermogramme et du spermocytogramme (morphologie des spermatozoïdes) :
– L’hypospermie : volume éjaculatoire complet inférieur à 1,5 ml ;
– l’aspermie : volume éjaculatoire nul ;
– l’hyperspermie : volume éjaculatoire supérieur à 6 ml ;
– l’oligozoospermie : concentration en spermatozoïdes inférieure à 15 millions/ml ;
– la polyzoospermie : concentration de spermatozoïdes supérieure à 250 millions/ml ;
– l’azoospermie : absence de spermatozoïdes
– la cryptozoospermie : absence de spermatozoïdes observés dans une goutte de sperme mais présence d’une quantité très faible dans l’ensemble de l’éjaculat (moins de 100 000)
– asthénozoospermie : diminution de mobilité de spermatozoïdes ;
– akinétospermie : mobilité nulle de tous les spermatozoïdes du recueil ;
– nécrozoospermie : baisse de vitalité des spermatozoïdes.
L’infertilité devient stérilité quand la probabilité de grossesse est égale à zéro. La stérilité d’un couple est donc le résultat d’un état qui ne laisse aucune chance à une grossesse spontanée. Les causes de stérilité sont généralement une azoospermie (absence de spermatozoïdes), une absence de trompe ou encore une ménopause précoce. Ces causes sont relativement rares. Dans ce cas les médecins n’attendent pas les deux ans pour démarrer une prise en charge.
Des traitements hormonaux peuvent aider à régulariser ces dysfonctionnements.
Dans le cadre d’une insémination artificielle, le plus souvent la femme suit préalablement une stimulation ovarienne hormonale pour obtenir le développement de deux à trois follicules matures susceptibles de libérer chacun un ovule fécondable. Lorsque les follicules sont matures (suivis par échographie), le jour de l’insémination est programmé. L’homme se rend dans un laboratoire spécialisé afin de recueillir son sperme. Les spermatozoïdes seront préparés puis déposés à l’intérieur de l’utérus de sa compagne. La fécondation se fera donc naturellement à l’intérieur du corps de la femme. On parle de fécondation « in vivo ».
Dans le cas où l’insémination artificielle ne donne aucun résultat, la fécondation n’aura pas lieu « in vivo » mais « in vitro » c’est-à-dire à l’extérieur du corps de la femme. Après une stimulation hormonale ovarienne bien plus importante que dans le cas précédent, les ovules matures seront prélevés et transmis au laboratoire qui se chargera d’effectuer la fécondation. Dans les cinq jours suivant la fécondation in vitro, les embryons seront transférés dans l’utérus de la femme sous contrôle échographique.
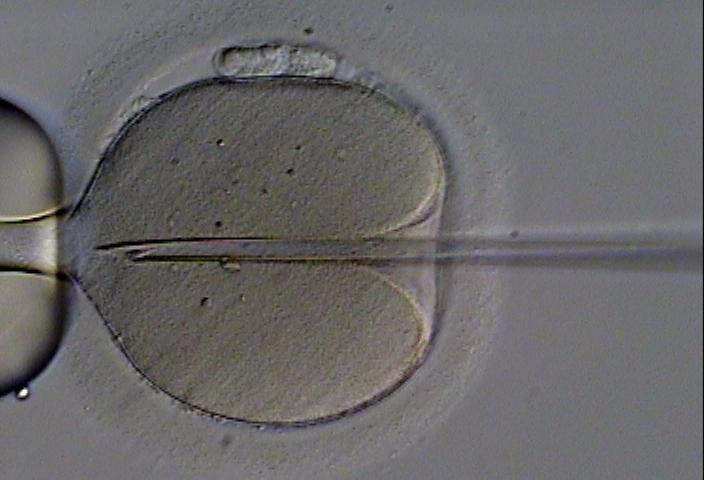
Dans le cas où l’origine de l’infertilité proviendrait d’un dysfonctionnement au niveau des spermatozoïdes, le médecin pratiquera une fécondation in vitro avec micro injection sous microscope (ICSI).
ICSI (intracytoplasmique injection) :
Source : ICSI.jpg By Eugene Ermolovich (CRMI) via wikimédia commons, CC-BY-SA-3.0
https://commons.wikimedia.org/wiki/File:ICSI.jpg
Chez certains couples il peut être diagnostiqué une infertilité non pas liée à une absence de fécondation mais liée à un nombre répété de « fausse couche ». Très rapidement après la fécondation, une hormone est produite par le futur embryon : la bêta HCG. Celle-ci permet le maintien du corps jaune et donc la production de progestérone. Chez les femmes subissant régulièrement des fausses couches, on observe une baisse du taux de cette dernière. Des essais cliniques sont en cours pour trouver un traitement à base de progestatifs permettant de maintenir la grossesse.
Conclusion
Ainsi vous l’aurez compris la maîtrise du fonctionnement de l’appareil reproducteur et de fait la maîtrise du fonctionnement des hormones, a permis depuis une cinquantaine d’années une régulation des naissances. Aujourd’hui un couple à la liberté de décider quand il pourra avoir un enfant.
Contrôle de la Procréation - SVT- SANTE 2nde#4 - Mathrix
Date de dernière mise à jour : 01/08/2022